Skævt bækken?
Den overraskende sandhed, der kan hjælpe dig af med dine smerter
De vigtigste budskaber
Mange mennesker får at vide, at deres smerter skyldes et “skævt bækken”. Det lyder måske logisk, men forskning viser, at forklaringen er forældet og misvisende.
- Asymmetri er normalt: Vores kroppe er ikke symmetriske. De fleste mennesker har små forskelle i bækkenets form og stilling – uden at have smerter. Op til 90% af befolkningen har fx forskellig benlængde uden problemer.
- Bækkenet er stærkt og stabilt: SI-leddene bevæger sig kun ganske få grader. Det betyder, at dit bækken ikke kan “gå af led” eller “sættes på plads” af en behandler.
- Kliniske tests er upålidelige: Undersøgelser viser, at behandlere ikke kan blive enige, når de undersøger det samme bækken for “skævhed”. De mest brugte tests har lav pålidelighed og bør ikke anvendes som grundlag for diagnoser.
- Manuel behandling ændrer ikke knoglernes position: Selvom manipulation og andre manuelle teknikker kan give smertelindring, skyldes effekten ikke, at bækkenet bliver rettet. Smertelindringen stammer fra andre mekanismer som placebo, berøring, tryghed og relationen til behandleren.
- Forklaringer kan skabe skade: At få at vide, at man har et “skævt bækken”, kan skabe unødig frygt, bekymring og afhængighed af behandling. Denne nocebo-effekt kan faktisk forværre smerterne og fastholde dig i en ond spiral.
- Den nyeste viden om smerter: Smerte er en kompleks oplevelse, som ikke altid skyldes skade. Nociplastiske smerter – smerter uden skade eller sygdom – udgør størstedelen af ryg- og bækkensmerter.
- Vejen frem: Behandling bør tage udgangspunkt i en korrekt klassifikation af smerterne og en helhedsorienteret tilgang, hvor både fysiske, psykologiske og sociale faktorer adresseres. Målet er at skabe tryghed, styrke din tillid til kroppen og hjælpe dig tilbage til de aktiviteter, der giver dit liv værdi.
Kort sagt: Et “skævt bækken” er ikke en diagnose, men en myte. Din krop er robust, tilpasningsdygtig og kan fungere uden at skulle “rettes til”.
Indholdfortegnelse
- Introduktion
- Hvad er bækkenet?
- Hvad betyder det at have et skævt bækken?
- Asymmetri i anatomi er normalt, ikke farligt
- Kan din behandler teste at dit bækken er skævt?
- Er det muligt at "sætte bækkenet på plads"?
- Hvorfor virker behandling, hvis det ikke sætter bækkenet på plads?
- Kan forklaringen på smerter, såsom "skævt bækken", gøre mere skade end gavn?
- Hvad siger den opdaterede smertevidenskab?
- Hvordan bør vi behandle smerter og skævt bækken?
- Konklusion
- Referencer
Introduktion
Når du oplever smerte, er det helt naturligt at spørge: “Hvorfor har jeg ondt?” Hvis du ikke selv kan finde svaret, søger du det ofte hos en behandler eller på nettet. Det svar, du finder, bliver udgangspunktet for din behandling, og derfor er det essentielt, at den information, du får, er korrekt.
Det er en almindelig misforståelse blandt både behandlere og lægmænd, at smerter altid kan forklares af en fejl, skade, tilstand eller sygdom i kroppen, som kan ses, måles og vejes. Sådan forholder det sig ikke altid. I dag ved vi, at der i mange tilfælde ikke findes én identificerbar årsag til smerterne. I stedet skyldes smerterne ofte en kombination af flere faktorer, der tilsammen resulterer i, at du oplever smerte.
Problemet opstår, når sundhedsprofessionelle giver forklaringer på smerter, der ikke tager højde for, at smerte kan opstå uden en identificerbar skade eller sygdom. I forsøget på at finde en forklaring, der giver mening, ender vi ofte med at give svar, der enten er forkerte eller ikke er videnskabeligt funderede. Dette kan føre til overbehandling, ineffektiv behandling eller i værste fald skadelig behandling, som ikke adresserer den egentlige mekanisme bag smerterne. Når behandlingen hviler på en fejlagtig forståelse og forkert klassificering af smerterne, risikerer vi at fastholde patienter i en behandlingsspiral, der ikke hjælper, men tværtimod kan forværre situationen.
Dette er ofte tilfældet for personer med lændesmerter, bækkensmerter, hoftesmerter eller knæsmerter, som har fået at vide, at det skyldes et “skævt bækken”. Mange bekymrer sig unødvendigt om deres bækken og forsøger at få det “sat på plads” eller træne det for at gøre det stærkere – uden at det hjælper med deres smerter eller funktionsnedsættelse.
Der er mange forældede og misforståede forklaringer på smerter i kroppen, og i denne artikel vil vi fokusere på en sådan misforståelse: at et “skævt bækken” er årsagen til smerter i kroppen.
Vi vil gå i dybden med, hvad der menes med et “skævt bækken”, hvorfor asymmetri ofte er normalt, og hvorfor forsøg på at “rette” disse skævheder enten er umulige eller unødvendige – og kan gøre mere skade end gavn. Vi vil også give dig information og inspiration til, hvilke skridt du kan tage for at hjælpe dig selv på vej mod færre smerter eller en smertefri hverdag.
Hvad er bækkenet?
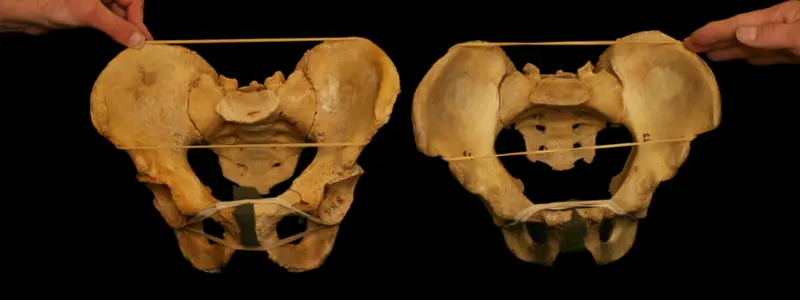
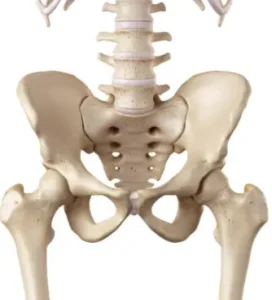
Før vi taler om skævhed og smerter, er det vigtigt at blive enige om, hvad bækkenet er, og hvilke knogler og led der udgør det. Bækkenet er centralt placeret i kroppen og fungerer som forbindelsen mellem overkroppen og benene. Det består af flere knogler: korsbenet (os sacrum) bagtil, som danner SI-leddene (Sacroiliaca) med hoftebenene (os coxae) på hver side. Disse hofteben mødes fortil ved kønsbensleddet (symphysis pubica).
Disse knogler og led stabiliseres og beskyttes af et komplekst netværk af ledbånd, sener og muskler, som fungerer som et STABILT fixpunkt og understøtter krævende aktiviteter som løb og andre dynamiske bevægelser.
Bækkenets opdeling
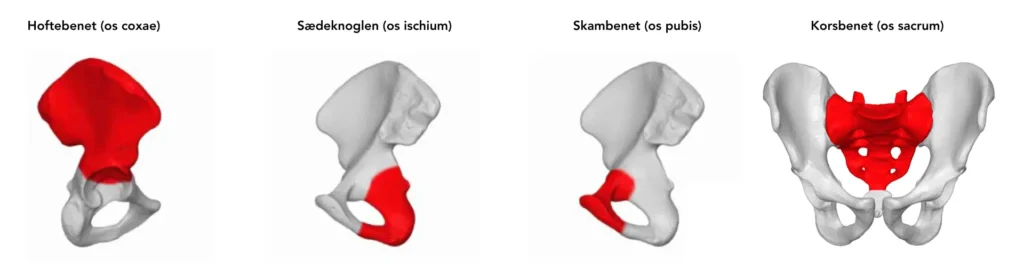
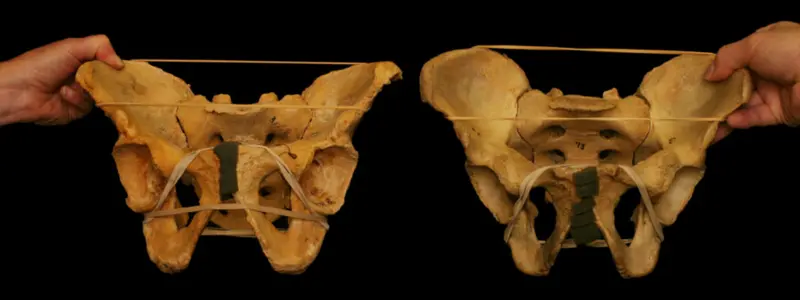
Bækkenet er enormt stærkt og stabilt og der er meget lidt bevægelse (mindre end 4 graders bevægelse) i SI-leddene, med en gennemsnitlig rotation på 2,5 grader [1]
Du kan læse meget mere omkring bækkenets styrke og stabilitet i vores artikel omkring graviditetsrelaterede bækkensmerter og myten om bækkenløsning her:
Gratis artikel: Alt om bækkenløsning – og hvorfor det ikke er så farligt som de fleste tror
Hvad betyder det at have et skævt bækken?
Når sundhedsprofessionelle taler om et “skævt bækken”, handler det ofte om en formodet skævhed eller asymmetri i bækkenets stilling. Det kan fx beskrives som, at bækkenet er roteret, tiltet eller rykket lidt til den ene side. Denne idé bygger typisk på observationer af kropsholdning, på at man mærker på knoglefremspring med hænderne (palpation), eller på resultater af forskellige kliniske tests [2,3].
Men her opstår et centralt spørgsmål: Hvor ved vi egentlig fra, at et “skævt bækken” er et problem?
I mange år har man taget for givet, at asymmetri måtte være årsagen til smerter – uden at det er blevet tilstrækkeligt dokumenteret. Forestillingen har hængt ved, fordi den giver en enkel forklaring på noget komplekst. Hvis kroppen ser skæv ud, må det være årsagen til smerten. Det er en forklaring, som både behandlere og patienter let kan forstå, og som derfor virker intuitivt rigtig.
Men betyder det så, at asymmetri faktisk er farligt eller giver smerter? Og kan en behandler overhovedet pålideligt måle og ændre din asymmetri? Det er netop de spørgsmål, vi vil udfordre i det følgende.
Asymmetri i anatomi er normalt, ikke farligt
Videnskabelige studier viser, at asymmetrier i bækkenet er helt almindelige – også hos mennesker uden smerter eller funktionsnedsættelse [4]. Vores kroppe er ikke bygget som maskiner med millimeterpræcision, men som levende, dynamiske systemer, der hele tiden tilpasser sig.
En undersøgelse af 16 kadavere fandt betydelige variationer i bækkenets struktur, hvilket understreger, at asymmetri er normen snarere end undtagelsen [4]. Faktisk har 75% af mænd og 85% af kvinder en fremadtiltet (anterior tilt) bækkenstilling uden symptomer [5].
Med andre ord: Små skævheder eller forskelle i bækkenet er ikke tegn på sygdom eller skade, men en helt naturlig del af menneskets anatomi. Derfor behøver du ikke være bekymret, hvis nogen fortæller dig, at dit bækken er “skævt”.
Er det ikke interessant at asymmetri eller skævhed er normen og ikke undtagelse? Har vi gjort det unormale normalt og det normale farligt – helt unødvendigt?
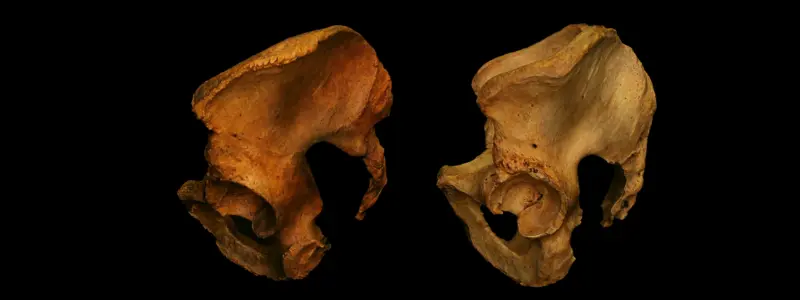
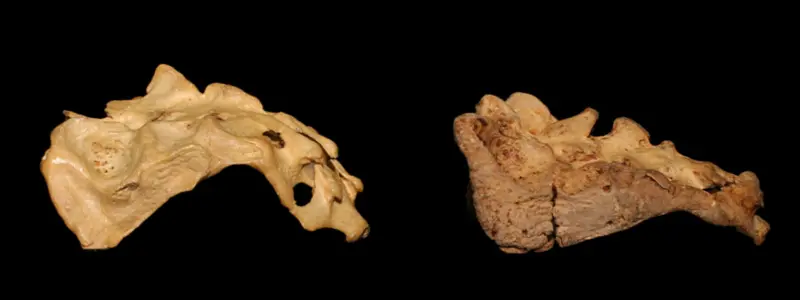
Nedenstående kan du se den store variation i vores knoglestruktur fra forskellige skeletter
Variationer af bækkenet og halebenet
Billeder er hentet fra PaulGrilley.com
Vores bækken, hofte- og lårbensknogler – ja, faktisk alle knogler i kroppen – varierer naturligt i form og udseende. Indtil nu har ingen forskning kunnet påvise, at bestemte variationer i bækkenets struktur i sig selv fører til smerter eller funktionsnedsættelse.

Et godt eksempel på vores varierer i udseende er benlængdeforskel. Vidste du, at helt op mod 90% af befolkningen har en lille forskel i benlængde – og at de fleste lever hele livet uden smerter? [6]
Forskning viser, at disse forskelle i gennemsnit ligger på omkring 5 mm og derfor er meget almindelige. Ved større forskelle på over 20 mm (2 cm) ses en lille stigning i risikoen for smerter og funktionsnedsættelse – men det er ikke en sammenhæng, man har påvist skyldes benlængdeforskellen [6]. Læs mere om benlægdeforskel i vores gratis artikel: Benlængdeforskel – fub og fakta.
“Din krop er en levende organisme og kan tilpasse sig. Hvordan du er udformet er tilfældigt og sjældent noget du kan gøre meget ved. Derfor handler det måske mere om at få din krop til at fungere bedst muligt, i stedet for at prøve at ændre hvordan den ser ud.”
Gratis artikel: Benlængdeforskel – fup og fakta
Det betyder, at små benlængdeforskelle ikke er “fejl”, der skal findes og rettes. Tværtimod er det helt normale variationer i vores anatomi. Kroppen er robust og tilpasningsdygtig – og i stedet for at gå i stykker, finder den måder at optimere din evne til at bevæge dig på, uanset hvordan du er “bygget”.
Denne viden står i skarp kontrast til mange af de forklaringer, patienter ofte får. Det kan være, at deres smerter skyldes en benlængdeforskel på få millimeter, en skulder der sidder lidt højere end den anden, eller knæ der peger en smule indad i stedet for lige frem. Men når næsten alle mennesker har sådanne små forskelle – og langt de fleste er helt smertefrie – bliver det tydeligt, at variationen i sig selv ikke kan forklare smerterne.
“Din krop er en levende organisme og kan tilpasse sig. Hvordan du er udformet er tilfældigt og sjældent noget, du kan ændre på. Derfor giver det mere mening at fokusere på at få din krop til at fungere bedst muligt – i stedet for at bekymre dig om, hvordan den ser ud.”
Kan din behandler teste, at dit bækken er skævt?
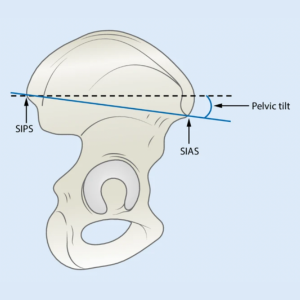
Mange behandlere bruger forskellige metoder til at vurdere bækkenets position, såsom palpation af knoglefremspring som SIPS (Spina Iliaca Posterior Superior) og SIAS (Spina Iliaca Anterior Superior), holdningsanalyser og funktionelle tests [2,3]. Men hvor pålidelige er disse metoder egentlig?
Forskning har vist, at når forskellige behandlere undersøger den samme person, kommer de ofte til forskellige konklusioner om bækkenets position. Dette skyldes, at metoder som palpation og visuelle vurderinger har lav inter-tester reliabilitet (testen giver forskellige resultater når forskellige behandlere udfører testen, som betyder, at testen er irrelevant) [7,8]. Dette skyldes, at det er svært at mærke eller se små asymmetrier igennem lag af muskler og væv, og vores opfattelse påvirkes af forventninger og tidligere erfaringer.
“Som behandlere er vi gode til at finde det, vi leder efter. Hvis du først fortæller, hvor du har ondt, kan behandleren altid finde ‘fejl’ dér. Men hvad nu, hvis du ikke sagde noget? Tror du så, at behandleren stadig ville kunne finde den påståede fejl?”
En oversigtsartikel samlede og vurderede eksisterende forskning og undersøgte pålideligheden ved brug af hænder til vurdering af statisk bækkenasymmetri. Artiklen viste, at forskellige undersøgere sjældent opnår tilstrækkelig ensartethed i deres vurderinger af SIPS-positionen, hvilket begrænser testens anvendelighed som et pålideligt redskab til at identificere et skævt bækken. Dermed bør vi ikke bruge testen i klinisk praksis [9].
Generelt findes der få kliniske tests til vurdering af bækkenasymmetri. En anden test er en “Langsiddende test”, hvor terapeuten vurderer længdeforskelle på benene i både liggende og siddende stilling for at vurdere bækkenets rotationsmønster. Hvis det ene ben virker kortere, når patienten ligger på ryggen, men kortere i siddende stilling, tyder det på en bagudrotation i bækkenet på den side. Omvendt, hvis benet er længere i siddende position og kortere i liggende, indikerer det en fremadrotation. Problemet med denne test er, at terapeuterne ikke ved, hvor pålidelig den faktisk er til at identificere bækkenrotation korrekt.
Derudover bør de ovenstående billeder af de forskellige variationer af bækkener, vække tanken om hvorvidt det er relevant at foretage denne undersøgelse.

Hvad tror du, det har af effekt eller påvirkning på en person med smerter, at få at vide at deres bækken er skævt, eller at de har en fejlstilling? Tror du det vil 1) gøre dem trygge eller 2) måske mere bekymrede og forsigtige? Hvis det er sidstnævnte, kunne man så forestille sig, at det vil resultere i mere fokus på smerter og mindre bevægelse og undgåelse af bestemte bevægelser?
Er det muligt at "sætte bækkenet på plads"?
Bækkenets led, især sacroiliacaleddene (SI-leddene), er designet til at være ekstremt stabile. Som nævnt tidligere er der kun ganske lidt bevægelse i disse led – i gennemsnit omkring 2–3 millimeter [10]. Netop derfor er det svært at forestille sig, at man kan “sætte på plads” noget, der næsten ikke bevæger sig.
Forskning har undersøgt, om det er muligt at ændre SI-leddenes position ved manipulation – det, mange kender som et “knæk” og i fagsprog kalder spinal manipulation therapy. Resultaterne viser tydeligt, at manipulation ikke ændrer på knoglernes placering. Dit bækken er stabilt og robust både før og efter et knæk [11].
Den effekt, nogle mennesker oplever efter manuel behandling – både lindring eller forværring – kan derfor ikke forklares ved ændringer i bækkenets position. Effekten afhænger i stedet af andre, uspecifikke faktorer som forventninger til behandlingen, oplevelsen af berøring eller kvaliteten af relationen til behandleren.
Så nej – det er ikke muligt at sætte et bækken på plads gennem manuel terapi. Og heldigvis for det: Dit bækken er alt for stærkt og stabilt til at kunne flyttes rundt på.
“Det interessante er, at behandlerne alligevel følte sig sikre på, at de kunne mærke en ændring i leddets position – selvom forskellen er på under 1 millimeter og umulig at registrere med hænderne. Det understreger, hvor stærkt indtryk vores forventninger kan have – både som behandler og patient [11].”
Hvorfor virker behandling, hvis det ikke sætter bækkenet på plads?
Mange mennesker har oplevet smertelindring gennem manuel behandling. Dette selvom de måske er blevet fortalt, at deres bækken ikke kan “sættes på plads”. Hvordan kan dette være muligt? Svaret ligger i, at smertebehandling ikke nødvendigvis kræver ændringer i kroppens strukturer. Flere faktorer spiller ind i smertelindring, og her er tre af de mest centrale mekanismer:
Placeboeffekten: Troen på, at en behandling vil hjælpe, kan i sig selv reducere smerte og forbedre funktion [12]. Hvis du forventer at få det bedre, er der en god chance for, at du faktisk vil føle dig bedre – og det er der en logisk forklaring på. Placeboopleven er reel, fordi troen på bedring blandt andet kan aktivere kroppens egne smertestillende hormoner. Et klassisk eksempel på placebo-effekten er, når en person får en pille, som rent faktisk kun består af kalk, men tror den lindrer smerter. Hvis de tror, at pillen vil hjælpe, kan de rent faktisk opleve smertelindring. Modsat kan en negativ forventning, som at tro en behandling vil gøre smerterne værre, faktisk forværre oplevelsen af smerte. Denne effekt kaldes nocebo-effekten, og er placebos “onde tvilling.”
Terapeutisk relation: En positiv interaktion med en behandler, som lytter og udviser empati, kan have en helbredende effekt. Følelsen af at blive taget alvorligt, blive lyttet til og modtage støtte kan reducere stress og spændinger, hvilket i sig selv kan mindske smerte. Nøgleordet for en stærk relation bygger på en gensidig tillid, hvor klare mål for forløbet er essensielle for at man føler sig tryg og motiveret til aktivt at deltage i behandlingen. Når man føler sig tryg og stoler på sin terapeut, vil troen på at behandlingens effekt øges. Dermed kan en stærk relationsdannelse yderligere bidrage til en placeboeffekt, der ovenstående beskrives som fordelagtigt. Dette understøttes i en oversigtsartikel, som undersøger betydningen af en stærk terapeutisk relation og fremhæver, at en stærk terapeutisk relation kan forstærke smertelindringen ved kroniske smerter effektivt [13].
Berøring og tryghed: Behandling af kroppen påvirker ikke kun de fysiske strukturer, men også, hvordan nervesystemet opfatter kroppens tilstand. Berøring kan udløse en række fysiologiske reaktioner, herunder hormonelle ændringer, som påvirker kroppens opfattelse af smerte. Når kroppen stimuleres ved berøring, ændres de signaler, der sendes til hjernen, og det kan aktivere en række processer, der enten op- eller nedjusterer kroppens alarmsystem i forhold til smerte. Denne mekanisme er en af grundene til, at manuel behandling kan have smertelindrende effekter, selvom det ikke nødvendigvis ændrer på kroppens fysiske strukturer. Tryghed, tillid og følelsen af at blive set kan forstærke denne effekt [14].
Selvom effekten af manuel behandling ikke er specifik, kan den have både positive og negative virkninger på dine smerter. Uanset hvilken effekt du oplever, er der både fordele og ulemper ved manuel behandling, ligesom der er ved alle andre behandlingsformer. Dette er et emne, vi vil udforske nærmere i en kommende artikel. Indtil da kan du nyde effekten af manuel behandling, hvis du oplever lindring – men husk, at manuel terapi ikke kan ændre væv eller kroppens strukturer, som mange patienter gennem årene er blevet fortalt.
Kan forklaringen på smerter, såsom "skævt bækken" gøre mere skade end gavn?
At blive fortalt, at du har et skævt bækken eller at vi som behandlere kan sætte et bækken “på plads”, kan skabe unødvendig bekymring og frygt. Det kan være at du begynder at tænke, at der er noget alvorligt galt med din krop, at du er i fare for yderligere skade eller at din krop er svag eller skrøbelig. Sådanne tanker og frygt kan medføre, at du bekymrer dig meget om dit bækken, at du fokuserer på dine smerter, mister tillid til din krop og undgår bestemte bevægelser, funktioner eller aktiviteter. På den måde kan forældede velmente forklaringer på smerter resultere i nedsat funktion, forværring og vedligeholdelse af dine smerter.
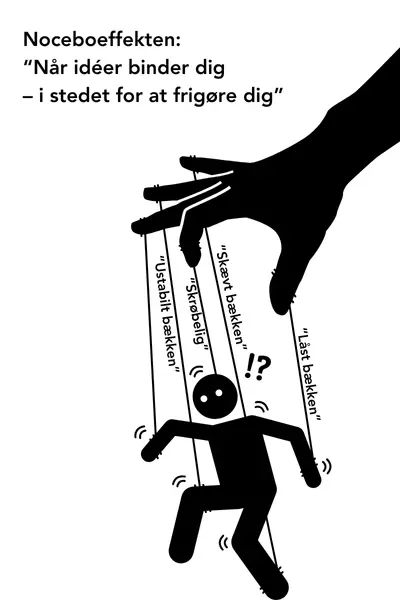
Denne effekt kaldes noceboeffekten og er det modsatte af placeboeffekten. Ved noceboeffekten kan negative forventninger, overbevisninger eller kontekst føre til en forværring af symptomerne [15]. Hvis du konstant bekymrer dig om dit bækken og frygter, at det er “skævt” eller “ustabilt”, kan det øge dit stressniveau og gøre dit alarmsystem mere følsomt. Når dit alarmsystem bliver mere følsomt, bliver det lettere og hurtigere at udløse “alarmsignaler”, hvilket kan føre til, at du oplever smerte ved ufarlige bevægelser og en intensivering af smerteniveauet.
Desuden kan forældede forklaringer gøre dig afhængig af din behandler, som du tror skal sætte din krop eller led på plads eller give dig de “rette” øvelser, for at kunne bevæge dig på den “rette” måde. (Der findes ikke én rigtig måde at bevæge sig på, men det er et emne, vi tager op i en anden artikel.) Hvis du først er fanget i denne onde spiral, kan det være svært at komme videre og nå det punkt, hvor du føler dig i kontrol og tryg i din egen krop.
Hvad siger den opdaterede smertevidenskab?
Den nyeste viden indenfor smertevidenskab understreger, at smerte er en kompleks oplevelse, der involverer både biologiske, psykologiske og sociale faktorer [16]. Det betyder, at smerte og smerteinensitet ikke altid kan bruges som en målestok for vævsskade eller strukturelle forandringer – faktisk behøver du slet ikke at være kommet til skade for at mærke smerter.
Test dig selv:
Prøv at tag fat om en af dine fingre og bøj den bagover til det gør ondt og så slip den. Nogle få sekunder efter gør det ikke ondt mere og det er ikke fordi du er en super healer, der er blot mange forskellige mekanismer der kan ligge bag hvorfor det gør ondt.
Som vi allerede har nævnt, er der tre klassifikationer eller årsagsmekanismer bag smerter og nu ved du også, at smerter kan påvirkes af mange forskellige faktorer. Det betyder i praksis, at vi som sundhedsprofessionelle har et lidt sværere arbejde i forhold til at forklare dig hvorfor du har ondt, fordi vi ikke altid kan give dig en præcis og klar årsag til dine smerter.
Når vi ikke kan give dig en årsag, kalder man smerterne uspecifikke (selvom du jo mærker meget specifikt i kroppen hvor de gør ondt) og smerterne klassificeres som smerter uden skade eller sygdom (nociplastiske smerter). Du ved det nok ikke, men denne klasse af smerter er meget mere almindelig og dækker eksempelvis over 90-95% af akut opståede rygsmerter [17].
Men fordi denne klasse af smerter er ukendt for både sundhedsprofessionelle og lægmænd (patienterne), kommer vi fejlagtigt til at gøre alle smerter specifikke med en klar og entydig årsag til smerterne.
Skævt bækken er en af de mange specifikke forklaringer/diagnoser, der stadig bruges i dag til årsag til dine smerter, som er forældet og forkert.
Har du kroniske eller længerevarende smerter, kan du se vores animationsvideo, som forklarer hvordan kroppens alarmsystem kan blive følsomt og overreagere her:
Hvordan bør vi behandle smerter og skævt bækken?
Har du smerter, uanset hvor i kroppen du mærker dem, er det vores ståsted, at det først og fremmest er vigtigt at klassificere dine smerter i en af de tre overordnede kasser af henholdsvis skade og sygdom, nervesmerter eller smerter uden skade eller sygdom.
Klassifikationen er afgørende, fordi relevant behandling er forskellig alt efter hvad mekanismen bag dine smerter er. Det er også vigtigt at huske på, uanset årsagen til smerterne, er der altid en person med en smertefuld kropsdel involveret og ikke bare er et stykke kød der skal æltes, hives i, stikkes i, have medicin eller skæres i. En person har behov for at blive mødt i deres smerter og de bekymringer, frygt eller manglende viden omkring deres problematik, således behandlingen ikke kun målrettes den smertefulde kropsdel, men favner bredere og tager vare om personen med smerter.
Kender du ikke til de forskellige mekanismer der kan ligge bag smerter så læs vores artikel “hvorfor gør det ondt?” ved at trykke på nedenstående link.
Gratis artikel: Hvorfor gør det ondt? – 3 årsager til at du mærker smerter
Helhedsorienteret tilgang
Fordi smerter altid er påvirket af biologiske, psykologiske og sociale faktorer, har førende forskere fremlagt at vi bør gøre brug af psykologi-informeret smertebehandling [18]. En helhedsorienteret eller holistisk tilgang til smertebehandling tager højde for både de fysiske og personlige aspekter af smerter. Det kan indebære at arbejde med stresshåndtering, søvnkvalitet, ernæring, bevægelse, medicin, manuelle terapier, kognitive eller metakognitive og mentale strategier for at håndtere og mestre smerte.
Uddannelse og forståelse
At forstå, at asymmetrier er normale, kan fjerne unødig bekymring. Viden om, hvordan smerte fungerer, og at det ikke altid er et tegn på skade, kan være beroligende. Ved at lære om kroppens naturlige variationer, de forskellige mekanismer der kan ligge bag smerter og hvordan du bedst kan håndtere smerter, kan ændre på din opfattelse af din smerteproblematik og reducere stress og frygt for at bevæge dig med og uden smerter. Viden om smerter, hvilken type af smerter du har og dine rehabiliteringsmuligheder kan altså skabe klarhed og tryghed som et solidt fundament for, hvordan du både håndterer dine smerter og kan komme dem til livs.
Gratis artikel: Din ultimative guide til kropsholdning og smerter
Bevægelse og aktivitet
Regelmæssig fysisk aktivitet kan for nogen hjælpe med at reducere smerte, forbedre funktion og fremme generel sundhed. Det er vigtigt at forstå, at effekten af bevægelse ikke nødvendigvis handler om at blive stærkere, mere udholdende eller smidig, men snarere om at øge din self-efficacy (tillid til egen evne til at mestre udfordringer), opbygge tillid til den smertefulde kropsdel og flytte fokus væk fra smerterne og hen på det, der giver dit liv værdi. Fysisk aktivitet kan også bidrage til forbedret søvn og vægttab, som kan reducere inflammatoriske markører i kroppen – alt sammen noget, der kan føre til færre smerter.
Det er ikke så vigtigt, hvilken form for aktivitet eller træning du vælger. Derfor kan du vælge det, som du nyder, og som passer til dit niveau. Det kan være gåture, styrketræning, yoga, sport eller noget helt femte, eller fokusere på at genopbygge den funktion som du har mistet evnen til eller ikke kan udføre optimalt.

Konklusion
Det er helt naturligt at være bekymret for sin krop, især når du oplever smerte. Men det er vigtigt at huske, at vores kroppe er robuste og tilpasningsdygtige. Små asymmetrier i bækkenet er normale og ikke årsagen til dine smerter eller funktionsnedsættelse.
Selvom manuel terapi og manipulationer kan give smertelindring, er det ikke fysisk muligt at “rette” et skævt bækken gennem manipulation, og i nogle tilfælde kan det faktisk gøre mere skade end gavn. Denne type behandling kan skabe unødig frygt og bekymring, især hvis du bliver overbevist om, at dit bækken er skævt og farligt, eller hvis du tror, at det er svagt og skrøbeligt. Sådanne tanker kan føre til hyperårvågenhed, ængstelighed og undgåelsesadfærd, som kan forværre smerterne.
Vi anbefaler, at du søger behandling hos en sundhedsprofessionel, der er opdateret på den nyeste viden om smerter og arbejder med en helhedsorienteret tilgang. Behandleren vil starte med at klassificere dine smerter, så du kan blive tilbudt den mest relevante behandling. Denne tilgang hjælper dig med at forstå, hvorfor du har ondt, og hvilke muligheder der findes for at smertelindre eller komme smerterne til livs. Din behandler vil støtte dig i at finde de løsninger, der er relevante for dig, og hjælpe dig med at finde ud af, hvad du selv kan gøre for at forbedre din situation.
- Sturesson, B., & Selvik, G. (14). Movements of the sacroiliac joints. A roentgen stereophotogrammetric analysis. Movements of the sacroiliac joints. A roentgen stereophotogrammetric analysis, 14(2), 162-165.
- Lind P. Undersøgelse og behandling av nedre ryg. København: Munksgaard Danmark; 2011.
- Solberg AS, Kirkesola G. Klinisk undersøkelse av ryggen, 2. utgave. Norge: Høyskoleforlaget; 2007.
- Preece SJ, Willan PL, Nester CJ, Graham-Smith P, Herrington L, Bowker P. Variation in pelvic morphology may prevent the identification of anterior pelvic tilt. J Man Manip Ther. 2008;16(2):113-7.
- Herrington, L. (2011). Assessment of the degree of pelvic tilt within a normal asymptomatic population. Assessment of the degree of pelvic tilt within a normal asymptomatic population, 16(6), 646-648.
- Goode A, Hegedus EJ, Sizer PS Jr, Brismée JM, Linberg A, Cook CE. Three-dimensional movements of the sacroiliac joint: a systematic review of the literature and assessment of clinical utility. J Man Manip Ther. 2008;16(1):25-38.
- Holmgren U, Waling K. Inter-examiner reliability of four static palpation tests used for assessing pelvic dysfunction. Man Ther. 2008;13(1):50-6.
- Sutton C, Nono L, Johnston RG, Thomson OP. Effects of experience on the inter-reliability of osteopaths to detect changes in posterior superior iliac spine levels using a hidden heel wedge. J Bodyw Mov Ther. 2013;17(2):143-50.
- Cooperstein R, Hickey M. The reliability of palpating the posterior superior iliac spine: a systematic review. J Can Chiropr Assoc. 2016;60(1):36-46.
- Robinson HS, Brox JI, Robinson R, Bjelland E, Solem S, Telje T. The reliability of selected motion- and pain provocation tests for the sacroiliac joint. Man Ther. 2007;12(1):72-9.
- Tullberg T, Blomberg S, Branth B, Johnsson R. Manipulation does not alter the position of the sacroiliac joint: a roentgen stereophotogrammetric analysis. Spine. 1998;23(10):1124-8.
- Finniss, D. D., & Benedetti, F. (01/01-2008). A Comprehensive Review of the Placebo Effect: Recent Advances and Current Thought. A Comprehensive Review of the Placebo Effect: Recent Advances and Current Thought, 59(1), 565-590.
- Kinney, M., Seider, J., Beaty, A. F., Coughlin, K., Dyal, M., & Clewley, D. (08/02-2020). The impact of therapeutic alliance in physical therapy for chronic musculoskeletal pain: A systematic review of the literature. The impact of therapeutic alliance in physical therapy for chronic musculoskeletal pain, 36(8), 886-898.
- Field, T. (12-2010). Touch for socioemotional and physical well-being: A review. Touch for socioemotional and physical well-being, 30(4), 367-383
- Bialosky JE, Bishop MD, Robinson ME, Barabas JA, George SZ. The influence of expectation on spinal manipulation induced hypoalgesia: An experimental study in normal subjects. BMC Musculoskelet Disord. 2008;9:19.
- Nijs J, Torres-Cueco R, van Wilgen CP, Girbes EL, Struyf F, Roussel N, et al. Applying modern pain neuroscience in clinical practice: criteria for the classification of central sensitization pain. Pain Physician. 2014;17(5):447-57.
- Low back pain. (2023, June 19). World Health Organization (WHO). Retrieved July 2, 2025, from https://www.who.int/news-room/fact-sheets/detail/low-back-pain
- Main, C. J., Ballengee, L. A., George, S. Z., Beneciuk, J. M., Greco, C. M., & Simon, C. B. (05/05-2023). Psychologically Informed Practice: The Importance of Communication in Clinical Implementation. Psychologically Informed Practice, 103(7).


