Hvorfor gør det ondt?
- 3 forskellige grunde til at du kan mærke smerter
Lyt til artiklen her
De vigtigste budskaber
De sidste 10 år har budt på store fremskridt inden for forståelse og behandlingen af smerter. Kroppen har sit eget alarmsystem, og smerter er alarmsystemets måde at beskytte dig på.
Mange forskellige faktorer kan øge behovet for beskyttelse. Denne nye indsigt har hjulpet os med at forstå, hvordan det er muligt at have smerter uden skade eller sygdom, og gjort det muligt at tilbyde relevant behandling af kroniske smerter.
Der er tre forskellige smertetyper, som hver især kræver forskellig behandling. Før du kan vælge, hvilken smertebehandling som er den relevante for dig, er første skridt at besvare spørgsmålet “hvorfor gør det ondt?”
Indholdsfortegnelse:
- Introduktion
- Forskellige smertemekanismer, forskellige behandlingsmuligheder
- Hvorfor kan du mærke smerter?
- Kroppens alarmsystem
- Smerte er en beskyttelsesrespons
- Smerter er ikke noget der bare er oppe i hovedet
- Smerter er et biopsykosocialt fænomen
- Kroniske smerter og øget følsomhed af kroppens alarmsystem
- Akutte og kroniske smerter
- Specifikke og uspecifikke smerter - hvad er forskellen?
- De tre smertetyper
- Hvad kendetegner nociceptive smerter
- Hvad kendetegner neuropatiske smerter
- Hvad kendetegner nociplastiske smerter
- Smerter er et personproblem ikke et kropsproblem
- Hvad skal du tage med fra denne artikel?
- Referencer
Introduktion
Har du smerter, stiller du dig selv spørgsmålet “hvorfor gør det ondt?” – og det svar, du kommer frem til, afgør, hvordan du håndterer dine smerter, og hvilken behandling du vælger. Dit svar, du kommer frem til, er selvfølgelig påvirket af andres vurdering af dine smerter, og sundhedsprofessionelle ser ud til at have den stærkeste indflydelse på dine overbevisninger om, hvorfor du har ondt (1).
Din forståelse af årsagen til dine smerter har afgørende betydning for, hvordan du håndterer dem og hvilken behandling du vælger. Derfor er det afgørende, at din forståelse af, hvorfor du har ondt, er i overensstemmelse med årsagen til dine smerter. Hvis din forståelse er forkert eller mangelfuld, risikerer du at håndtere dine smerter på en uhensigtsmæssig måde og vælge behandlinger, der er irrelevante, ineffektive eller i værste tilfælde skadelige.
- Simon Kirkegaard

Der hersker megen forvirring og misforståelser omkring smerter, især kroniske smerter. De fleste har en forståelse af, at smerter er et resultat af en skade, og ved ikke, at der er andre mekanismer, som kan være årsagen. Det, at der er forskellige mekanismer bag smerter, er dårligt forstået både blandt sundhedsprofessionelle og lægmænd. Det kommer i praksis til udtryk ved, at smerter ofte antages at være på grund af en skade. Dette har medført, at langt de fleste behandlinger i dag fokuserer på at finde skaden eller fejlen i den smertefulde kropsdel.
Denne behandlingstilgang til smerter bygger på den simple og logiske tankegang, at når skaden eller fejlen er fundet, kan behandleren “fikse” dig, og dine smerter forsvinder. Det er den sundhedsprofessionelle, som er eksperten, der fungerer som en slags kropsmekaniker, og dig og din krop, som er bilen, der bliver kørt på værkstedet for at blive repareret. Du er passiv modtager af behandling og må se magtesløs til, fordi du ikke selv er i stand til at finde fejlen eller fikse den.
Denne form for behandling forstærker ideen om, at du som smerteramt kan overlade din krop til en behandler, som på 15 minutter til 1 time alene er ansvarlig for, hvordan du og din krop har det. Det kan gøre dig handlingslammet, og ansvaret for, hvorvidt du har succes med at blive smertefri, ligger alene hos behandleren. Der er stor efterspørgsel på den slags smertebehandling, og der er derfor også et stort udbud af behandlinger, som tilbyder dig en simpel løsning på dine smerter.
Følgende eksempler er en række simple løsninger på dine smerter såsom en smertestillende pille, manuel terapi, massage, injektion, tape, laser, ultralyd, shockwave, nåle og operation. Selvom disse behandlinger kan have sin plads som en del af en behandling, kan de sjældent stå alene. Det er nemt, hurtigt, og du skal ikke selv ændre noget eller gøre en indsats. I praksis kan du komme til at tro, at de resterende 167 timer af ugen har lille eller ingen betydning for, hvordan du har det, eller hvordan din krop føles.
For every complex problem there is an answer that is clear, simple, and wrong.
H. L. Mencken
Den store udfordring ligger i, at kroppen ikke fungerer som en bil, og smerter sjældent er noget, vi bare kan fikse. Derfor kan du risikere, at mange af disse behandlinger kun har kortvarig eller ingen effekt.
Heldigvis er der tilfælde, hvor smertebehandling er hurtig og effektiv samtidig med, at du ikke behøver at gøre en indsats. Men “quick fixes” virker langt fra altid, fordi smerter ofte har en mere kompleks årsag, hvor flere forskellige faktorer er involveret. Derfor er det vigtigt, at din behandler er opdateret på de forskellige mekanismer og faktorer, der kan bidrage eller være årsagen til dine smerter, så du kan få en skræddersyet og målrettet behandlingsstrategi. Det er også vigtigt, at din behandler har evnen til at formidle denne viden til dig på en letforståelig måde, da du ellers vil have svært ved selv at kunne deltage aktivt i behandlingen.
Som du vil lære af denne artikel, er det vigtigt, uanset om du har akutte eller kroniske smerter, at du selv kan bidrage til din behandling. De 167 timer i en uge, du har på egen hånd, har stor betydning for dit liv og dine smerter. Dine valg og din indsats er afgørende for effekten af den behandling du, modtager, og dine chancer for succes.
I denne artikel vil du lære, hvad formålet er med, at vi kan mærke smerter, og hvorfor smerter er mere komplekse, end de fleste ved. Du bliver taget i hånden og får forklaret, hvad forskellen er på akutte og kroniske smerter, hvad der forstås med specifikke og uspecifikke smerter, og vi gennemgår de tre primære mekanismer, der kan være årsag til dine smerter. Du får også gennemgået, hvordan mange forskellige faktorer kan bidrage til dine smerter, og hvorfor de forandringer, som findes inde i kroppen, ikke altid har noget med dine smerter at gøre.
Rigtig god læselyst.
Overvej følgende spørgsmål:
Hvis hverken du eller din behandler har en korrekt forståelse af hvorfor du har ondt, hvordan kan du så få den mest relevante og effektive smertebehandling?
Hvordan er det muligt for dig, at føle dig tryg ved de valg du skal træffe hver dag i din rehabilitering og deltage aktivt i behandlingen, hvis ikke du forstår hvilke mekanismer der ligger bag dine smerter?
Det bliver svært, ikke sandt?
Årsagen til dine smerter afgør, hvilken behandling der er relevant
Har du akutte, tilbagevendende, længerevarende eller kroniske smerter uden identificerbar årsag, ved vi, at mekanismen bag dine smerter er komplekse. Dette betyder i praksis, at det er umuligt at udpege én enkelt faktor, som alene er årsagen til dine smerter. Kompleksitet kræver grundighed, og grundighed tager tid. Derfor er det vigtigt, at der er afsat god tid til din udredning og behandling.Tid gør det muligt at få undersøgt og komme til bunds i, hvilke mekanismer der ligger bag dine smerter. Og når du ved, hvorfor du har ondt, kan du få relevant behandling målrettet de identificerede mekanismer.
Det er vigtigt, at du lærer mere om smerter, det nye smertesyn og forstår de grundlæggende rehabiliteringsprincipper. Ved at lære mere om smerter og de mekanismer og faktorer, der kan påvirke dine smerter, empower du dig selv, øger din handlekraft og gør det muligt for dig at træffe informerede beslutninger om din behandling. Din indsigt i dine smerter skaber klarhed og tryghed, så dine beslutninger vedrørende din smertehåndtering bliver mere konstruktiv og hensigtsmæssig. På den måde kan viden om smerter øge dine chancer for, at du opnår dine mål, forbedrer dit funktionsniveau, får færre smerter eller kommer smerterne til livs.
Hvorfor kan du mærke smerte?
Smerter mærkes altid i kroppen og føles, som om du er skadet, eller at der er noget galt. Smerter får dig til at ændre adfærd og kan eksempelvis få dig til at aflaste den smertefulde kropsdel eller søge hjælp, fordi du er kommet til skade.
Uden evnen til at mærke smerter ville du kunne komme alvorligt til skade eller være syg, uden at du opdager det, hvilket vil forværre dine chancer væsentligt for at overleve.
“Smerters primære formål er, at øge dine chancer for overlevelse”
Det er rigtigt, at skade kan være årsagen til, at du har ondt. Der er bare også andre mekanismer, som kan resultere i, at du mærker smerter.
Det kan du se meget mere om i vores animationsvideo “Smerte er en beskyttelsesrespons”, som blandt andet understreger at smerter aldrig kan være indbildte, men at mange forskellige faktorer kan bidrage til at du har dem.
Kroppens alarmsystem
Grunden til, at det er muligt for dig at mærke smerter, er, at kroppen har et alarmsystem. Når alarmen lyder, mærker du smerter.
Kroppens alarmsystem er opdelt i en central og perifer del. Hjernen og rygmarven udgør den centrale del, mens alle nerverne ude i kroppen udgør den perifere del. Den centrale fungerer som en alarmcentral, der bearbejder information/data og sender signaler ud til kroppen. Den perifere del fungerer som et ledningsnetværk, der gør det muligt for dig at bevæge dig, mærke din krop og registrere reel eller potentiel fare.
Den del af det perifere nervesystem, som registrerer reel eller potentiel fare, kaldes nociceptorer, farenerver eller beskyttelsesnerver. Vi foretrækker beskyttelsesnerver, fordi vi synes, at det er en beroligende tanke at vide, at vores kroppe er designet til at passe på os.
IASP eller International Association for the Study of Pain definerer smerter således (2):
“An unpleasant sensory and emotional experience associated with, or resembling that associated with, actual or potential tissue damage.”
Eller på dansk:
“En ubehagelig sensorisk og følelsesmæssig oplevelse forbundet med eller lignende det, der er forbundet med faktisk eller potentiel vævsskade.”
Som du kan læse ud fra IASP’s definition på smerter (2), er smerter en oplevelse, der mærkes i kroppen og føles som en skade, men uden at du nødvendigvis er kommet til skade. Hvad definitionen ikke fortæller, er hvorfor det er muligt at mærke smerter, når du ikke er kommet til skade.
Du kan sammenligne kroppens alarmsystem med en tyverialarm i et hus. Som en del af alarmsystemet er der i og omkring huset installeret forskellige sensorer og sikkerhedsforanstaltninger. Ved tegn på reel eller potentiel fare sender de beskeder til alarmcentralen, hvorefter alarmen lyder.
Det samme kan ske i kroppen hvor specialiserede nerver, kaldet beskyttelsesnerver, registrerer reel eller potentiel fare for dig og din krop. Når de opdager fare, uanset om det er potentielt eller faktisk fare, sender de beskyttelsessignaler ind til rygmarv og hjernen (alarmcentralen), som får alarmen til at lyde.
Dette er en grov forsimpling af kompleksiteten af kroppens alarmsystem, men det er en letforståelig og brugbar referenceramme, som vi kan bruge til at udvide din forståelse af din krop, dit alarmsystem og hvordan smerter beskytter dig.
Smerte er en beskyttelsesrespons
Skade og smerte bruges synonymt og er for mange en og samme ting. Men selvom der er en stærk sammenhæng mellem skade og smerter, har de to ord vidt forskellige betydninger. Her er nogle eksempler på tilfælde, hvor der er vidt forskellige årsager til, at du mærker smerter, eller ingen smerter mærker.
Ved et biluheld hvor du kommer alvorligt til skade, vil du typisk ikke mærke særlig mange smerter i situationen, fordi det vigtigste er, at få søgt hjælp eller minimere skadesomfanget. Intense smerter ved alvorlig ulykke ville mindske dine chancer for overlevelse fordi det ville gøre det vanskeligere at få opsøgt livsnødvendig hjælp. Til gengæld, når du er kommet i sikkerhed eller dagen efter ulykken vil de fleste opleve stærke, invaliderende smerter. Mange oplever til gengæld mange smerter, når de er kommet i sikkerhed, eller dagen efter ulykken.
Hudafskrabning gør som oftest meget ondt. De fleste af vores beskyttelsesnerver sidder i huden, og er med til at sikre at der ikke kommer fremmedlegemer som bakterier ind i vores krop. Skaden starter en inflammationsproces, og dette medfører, at et hav af beskyttelsesnerver sender signaler om fare afsted til rygmarv og hjerne, som vælger at beskytte dig og din skadede kropsdel.
Når du træder på en legoklods, er stimulus tilstrækkelig til at aktivere dine beskyttelsesnerver som sender signal afsted til rygmarv og hjerne, som i mange tilfælde vil vurdere denne uventede information som potentiel farlig. Det, at du mærker smerter er alarmsystemets måde at sikre, at du undersøger hvad det er der har aktiveret dine beskyttelsesnerver og ikke bare går videre.
Du har haft megatravlt på arbejde og i dit privatliv og ikke fået sovet tilstrækkeligt de sidste par dage. På arbejde begynder du, at få en slem hovedpine og det ender med, at du melder dig syg på arbejde og går hjem og får dig et par timer på øjet. Da du vågner igen er hovedpinen væk. Du har ingen hjerneskade men din krops alarmsystem passer på dig fordi du har fået for få timers søvn samtidig med en stor arbejdsbyrde.
Du er ude og dykke med snorkel for at se på fisk og koraller. Du skærer dig på nogle af korallerne, men opdager det ikke rigtig før du er på land, og din kæreste siger, at du bløder ned af benet. Da du kom til skade, sendte din krop beskyttelsessignaler til rygmarv og hjernen, men da du ikke havde normal ilttilførsel (iltmangel) vurderer dit alarmsystem, at det ikke er nu, at du skal sige av og tage dig af skaden. Når du igen er oppe på land og kan trække vejret normalt, bliver du gjort opmærksom på skaden og det begynder at gøre ondt.
Du mistrives på dit arbejde, kan ikke lide dine arbejdsopgaver og føler dig ikke velkommen. Du får rygsmerter som er kommet snigende over de sidste par uger. Du har ikke været udsat for et traume, og har ingen skade i ryggen. Dit alarmsystem forsøger med rygsmerter at passe på dig, for med ondt i ryggen kan du ikke gå på arbejde. Forskning viser sammenhæng mellem dårligt psykisk arbejdsmiljø, smerter og sygemeldinger (3-5).
Du har influenza, og dit immunforsvar kæmper en kamp for at gøre dig kampklar. Når immunforsvaret er meget aktivt, øger det følsomheden af din krops alarmsystem som gør hele kroppen føles skrøbelig, og et prik på skulderen kan gøre ondt. Du er ikke kommet til skade, du har bare brug for hvile og det hjælper dit alarmsystem dig med.
Står du og skærer agurker, og ser farven rød vil du undre dig over hvor den farve kommer fra, og du ender ud med at kigge på dine fingre for at se om du måske har skåret dig. Når du ser, hvor du har skåret dig begynder det, at gøre ondt i den skadede finger. Da du skar dig, blev der sendt beskyttelsessignaler fra fingeren, men det var i denne situation ikke tilstrækkelig information til, at få alarmen til at lyde. Da du ser hvor skaden er, vurderer dit alarmsystem, at det ville være hensigtsmæssigt at du tog dig af fingeren og du mærker smerter i den.
Ovenstående eksempler viser, at smerte kan opstå uden skade, og skade kan forekomme uden smerter.
Ny smerteforskning har fundet frem til, at “beskyttelse af dig som person” og ikke bare din krop er fællesnævneren for, om du mærker smerter eller ej. Denne indsigt hjælper os til at forstå, hvordan det er muligt at mærke smerter uden skade eller sygdom.
Skade er en meget simpel, letforståelig, præcis og målbar årsag til smerter. Men som eneste årsagsforklaring på, hvorfor det gør ondt, efterlader dette smerteramte personer uden skade eller sygdom som psykisk syge eller med indbildte smerter.
Beskyttelse er derimod et mere bredt begreb. Mange forskellige faktorer kan øge behovet for beskyttelse og på den måde bidrage til, at du oplever smerter. Beskyttelse kan faktisk også forklare, hvorfor du i situationer, hvor du er alvorligt skadet, ikke mærker smerter. Fordi smerter i disse situationer ikke altid øger dine chancer for overlevelse og dermed ikke har en beskyttende effekt.
Se eventuelt denne video hvor Rita tømmer en butik på 2 min uden at opdage at hun har fået en kniv igennem foden.
Det er vigtigt at vide, at smerteintensitet ikke er en præcis målestok for, om du er skadet, eller hvor stor skaden er. Eksempler såsom hjernefrys, tandpine, hovedpine, mavepine og paper cut demonstrerer, at det er muligt at have meget intense smerter uden skade, eller meget lille skade og intense smerter.
Smerter er ikke noget der bare er oppe i hovedet
Professor Lorimer Moseley, som er en af verdens førende smerteforskere, har lavet en smertedefinition, som hjælper os med at forstå, hvordan smerter kan være en kompleks sammensætning af mange forskellige faktorer eller informationer.
“Smerte er en ubehagelig bevidst oplevelse produceret af hjernen/personen når summen af alle tilgængelige informationer tyder på, at du har behov for beskyttelse.”
- Professor Lorimer Moseley
Som citatet forklarer, kommer smerte ikke fra kroppen, men bliver skabt af hjernen. Da hjernen ingenting kan uden resten af kroppen, er det mere korrekt at sige, at smerter bliver skabt af hele organismen, mennesket eller personen. Hjernen og kroppen er uadskillelige på samme måde, som det fysiske og psykiske er uadskilleligt. Du kan ikke have en bevidsthed uden en krop, og du ved ikke, at du har en krop uden bevidsthed.
Der er ingen, der ved præcis, hvordan vores bevidsthed opstår, men der er generel enighed om, at hjernen spiller den mest centrale rolle – uden hjerne, ingen bevidsthed. På forunderlig vis skaber hjernen alt, hvad du oplever, men det betyder ikke, at smerter bare er noget oppe i hovedet eller “indbildte”. Du kan slet ikke bilde dig selv ind, at du har smerter – prøv bare.
Smerter opstår fuldstændig uden for din kontrol, og smerter er præcis det, du siger, det er, og kun du ved, om og hvor du mærker dem (6). Derfor kan vi aldrig stille spørgsmålstegn ved, om en person mærker smerter, kun hvorfor personen mærker smerter!
Så selvom det formentlig er hjernen, der skaber din bevidsthed og alt, hvad du oplever inklusiv smerter, er smerter ikke bare oppe i hovedet. Ifølge Lorimers smertedefinition mærker du smerter, når alle tilgængelige informationer tyder på, at du har behov for beskyttelse. Det betyder, at både det, der sker i din krop, og dit hoved er vigtigt og kan have betydning for, om du mærker smerter.

Spørgsmål
Hvis smerter bare er oppe i hovedet, hvad er så ikke bare oppe i hovedet? Kan du give mig et eksempel på noget, du har oplevet gennem hele dit liv, hvor din hjerne ikke var involveret?
“Pain is whatever the experiencing person says it is, existing whenever the experiencing person says it does”
(McCaffery, 1989)
Smerter er et biopsykosocialt fænomen
Vi håber, at vi har formået at forklare, at smerter er en kropslig oplevelse, som er noget mere kompleks, end du formentlig havde forestillet dig. Smerter bliver bestemt ikke mere simple af, at alle tilgængelige informationer kan bidrage til, at du mærker smerter. Men hvad betyder det egentlig – alle tilgængelige informationer?
For at du overhovedet kan eksistere, er du nødt til at have en krop (det biologiske domæne), og for at vide, at du har en krop, er du nødt til at være et bevidst og tænkende væsen (det psykologiske domæne), og der er nødt til at være en verden, du kan eksistere i (det sociale domæne). Tilsammen bliver smerter derfor et biopsykosocialt (BPS) fænomen og en multifaktoriel oplevelse. Information fra alle tre domæner kan øge behovet for beskyttelse og kan på den måde bidrage til, at du oplever smerter.
Denne udvidelse i vores forståelse af smerter forklarer, hvordan det er muligt, at manglende søvn, stress, depression, bekymringer, sygdom, hyperårvågenhed, fokus på dine smerter, m.fl. alene eller i kombination kan resultere i, at du mærker smerter.
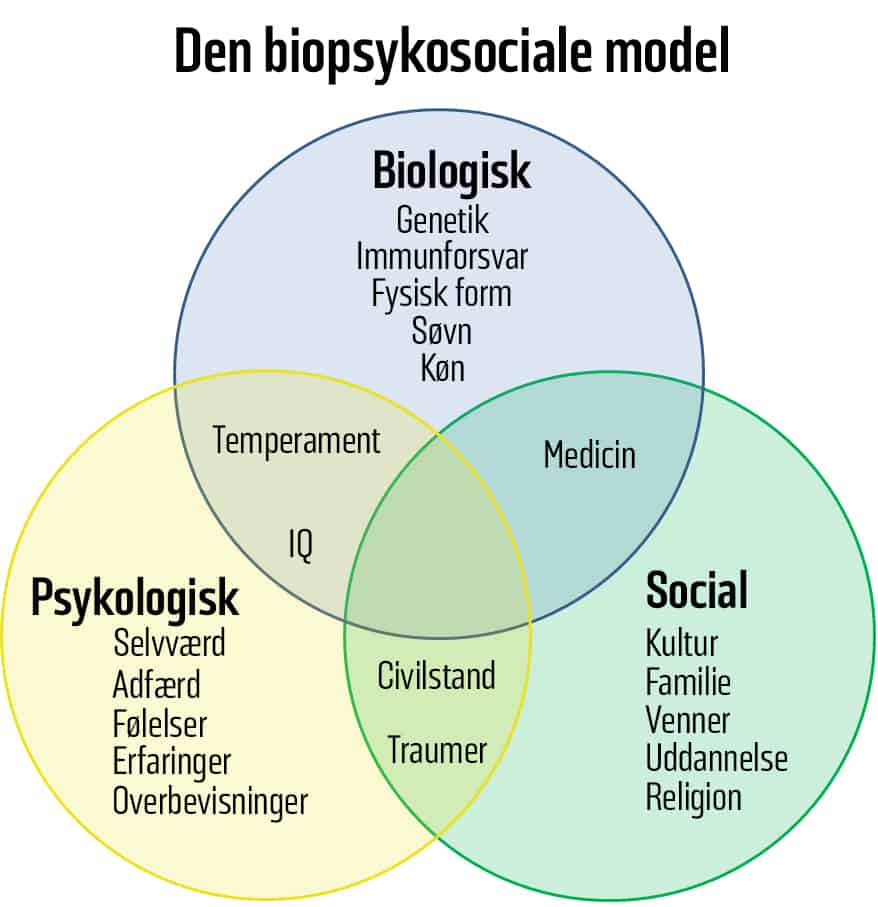
“Dit alarmsystem modtager hele tiden informationer fra din krop, fra dine tanker og omgivelser, og hvis vurderingen af den samlede mængde af information tyder på, at du har behov for beskyttelse, mærker du smerter.”
Kopmetaforen
En måde at forstå smerter på, set fra et biopsykosocialt perspektiv, er gennem kopmetaforen.
Vi bruger metaforen af en kop, der fyldes af biologiske, psykologiske og sociale faktorer fra dit liv. Og som en del af livet er der altid “noget” i koppen.
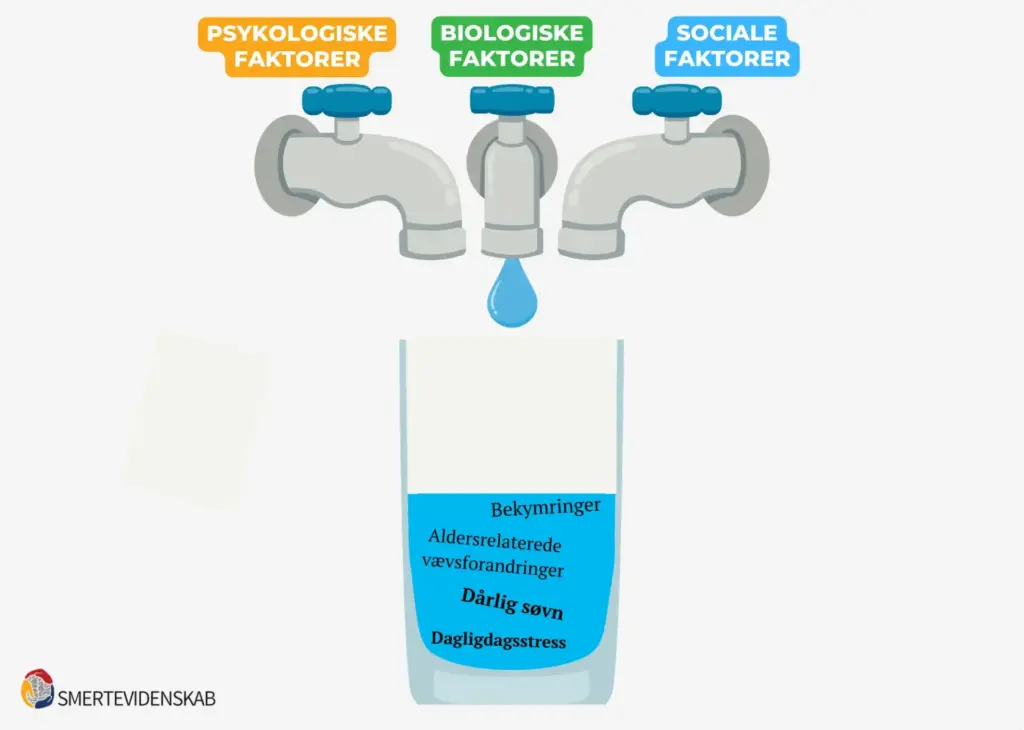

Når koppen flyder over
I denne metafor mærker du smerter, når koppen flyder over. Det sker, når summen af kravene og belastningerne i livet, fysiske såvel som psykiske, overstiger dine evner til at modstå, tolerere eller tilpasse dig dem.
Som personer er vi forskellige, derfor varierer det også fra person til person, hvilke BPS-faktorer der fylder i koppen. Derudover fylder hver enkelt faktor forskelligt. For eksempel vil en skade i kroppen alene kunne få koppen til at flyde over, mens en halv times mindre søvn eller et skænderi med kæresten for de fleste vil fylde væsentligt mindre. Mange bække små gør som bekendt en stor å. Derfor vil en lille faktor, såsom en ekstra arbejdsopgave på arbejdet eller svigermor, der kommer på uanmeldt besøg, kunne være dråben, der får bægeret (koppen) til at flyde over.
På den måde kan livets mange udfordringer lede til, at du oplever smerter, uden at du er syg eller kommet til skade. Ud fra denne metafor er der to måder at behandle denne type smerter på:
- Du tager noget ud af koppen
- Du gør koppen større
Fokusér på det, du kan ændre!
Smertebehandling er derfor tosporet og handler om at acceptere de faktorer, du ikke kan ændre, og i stedet fokusere på de faktorer, du kan ændre. Behandlingsstrategien er derfor unik for hver enkelt person, fordi hver person har noget forskelligt i koppen, der skal tages højde for og håndteres.
1. Du tager noget ud af koppen
Når koppen flyder over må man først identificere hvilke faktorer der udgør indholdet af koppen. Der vil være en blanding af faktorer du ikke kan ændre på og faktorer du kan ændre på i koppen. Nedenstående er eksempler på faktorer der kan ændres og ikke ændres som kan bidrage til smerter.
|
BPS-faktorer du kan ændre på
|
BPS-faktorer der er svære at ændre
|
BPS-faktorer du ikke kan ændre
|
|---|---|---|
|
Søvn
|
Syge børn
|
Fortiden
|
|
Fysisk form
|
Manglende social støtte
|
Genetik
|
|
Din respons på bekymringer og stress
|
Dårligt arbejdsmiljø
|
Jobcenteret
|
|
Fokus på smerterne
|
Kæresten, konen eller manden
|
Degenerative forandringer
|
|
Frygt for bevægelse
|
Kommentarer fra andre mennesker
|
Krig
|
|
Manglende tillid til kroppen
|
Indgroede vaner
|
Nuet*
|
* De fleste med kroniske smerter ønsker naturligvis at være et andet sted i livet end hvor de er på nuværende tidspunkt. Det medfører et stærkt fokus på at komme væk fra den situation man er i. Problemet er, at man har fokus på det man vil væk fra, hvilket paradoksalt nok øger risikoen for at blive fastholdt der hvor man er.
2. Du gør koppen større
Når livet smider flere udfordringer efter dig end du kan håndtere på nuværende tidspunkt, og det ikke er muligt at tage noget ud af koppen, er det andet alternativ at forsøge at gøre koppen større. Det lyder jo i teorien let nok, men som du sikkert ved er der forskel på at tale om at gøre noget og rent faktisk gøre det.
Koppen gøres større når du øger din fysiske eller psykiske tolerance eller modstandsdygtighed. Sprogligt opdeler vi krop og psyke i to, men i praksis er de to tæt forbundet og udadskillelige. Når du øger din styrke og udholdenhed vil du samtidig ofte øge din tillid til din krop og din tro på at du kan håndtere fysiske udfordringer. Samtidig hvis du øger din mestringsevner af dagligdagsstress eller tanker der bekymrer dig vil du typisk have mere fysisk overskud og energi til at varetage de krav som livet udfordret dig med. På denne måde kan du udvide din kop eller gøre nogle af de faktorer, der fylder i din kop mindre som i princippet har den samme effekt – indholdet i koppen flyder ikke over.
Kroniske smerter og øget følsomhed af kroppens alarmsystem
Forhåbentlig har vi nu gjort det tydeligt, at smerter er en beskyttelsesrespons, og at biopsykosociale faktorer kan påvirke kroppens alarmsystem og på den måde bidrage til, at du mærker smerter. Med det fundament kan vi nu forklare, hvordan smerter kan blive kroniske.
Trussel eller fare er ikke noget, vi kan måle objektivt, men er en fortolkning, som din krops alarmsystem foretager helt uden for din bevidsthed. Som vi fortolker forskningen, kan kroniske smerter opstå gennem tre mekanismer:
- Sygdom i kroppen (eksempelvis autoimmune sygdomme)
- Sygdom i nervesystem (eksempelvis polyneuropati i forbindelse med diabetes)
- Øget følsomhed af kroppens alarmsystem (typisk drevet af bekymringer, frygt, stress og dårlig søvn)
De første to mekanismer bag kroniske smerter er noget, de fleste både kan forstå og er bekendte med. Men øget følsomhed af kroppens alarmsystem er generelt dårligt forstået både af sundhedsprofessionelle og lægmænd. Derfor er det også den mekanisme, hvorom der er størst forvirring og de dårligste behandlingsmuligheder.
Den manglende viden om og forståelse af denne mekanisme leder desværre til, at mange med kroniske smerter føler sig stigmatiseret, fortvivlede, magtesløse uden håb og mulighed for at kunne komme af med deres smerter. Faktisk bliver de ofte fortalt, at de skal acceptere deres smerter og lære at leve med dem.
Men som du kan du lære mere om i vores artikel “Kroniske smerter – hvorfor opstår de og hvordan kan de behandles?” eller artiklen “Accept af kroniske smerter betyder ikke at du skal give op” (som også kan købes i en udvidet version som e-bog), kan kroniske smerter på grund af øget følsomhed både forklares, behandles og er ikke noget, du bare skal acceptere.
Mange forskellige faktorer kan bidrage til, at din krops alarmsystem bliver følsomt og overbeskyttende og det kan lede til tilbagevendende, længerevarende og kroniske smerter uden skade eller sygdom. Du kan se nogle af de almindelige faktorer der bidrager til øget følsomhed af kroppens alarmsystem i vores animationsvideo ‘Kroniske smerter: Når kroppens alarmsystem bliver overbeskyttende’.
Nu hvor du har fået indsigt i, hvorfor smerter mærkes, og overblik over, hvad der kan bidrage til dem, så lad os få styr på, hvad den mere mekanistiske og konkrete terminologi, som bruges i forbindelse med smerter, betyder.
Akutte og kroniske smerter
Der kan være stor forskel på akutte og kroniske smerter, men akut og kronisk refererer faktisk primært til, hvor lang tid du har haft smerter, og ikke noget om mekanismen bag smerterne (7).
Akutte smerter er smerter, som har varet i mindre end 3 måneder, og kroniske smerter er smerter, som har varet i 3 måneder eller mere. I princippet betyder det, at når du går i seng med akutte smerter, der har varet 2 måneder og 30 dage, at du vil vågne næste dag med kroniske smerter. Grænsen for, hvornår smerter bliver kaldt kroniske, er defineret af tid og ikke af specielle funktioner eller egenskaber ved smerter. Dog kan man sige, at ved at sætte grænsen ved 3 måneder har man udelukket langt de fleste tilfælde af smerter, som er på grund af skade, fordi de fleste skader vil være helet inden for denne periode (7).
At du har kroniske smerter, fortæller ingenting om, hvorvidt du kan komme af med dine smerter eller ej, selvom ordet almindeligvis misbruges og fejlfortolkes på den måde (7). For de fleste personer med kroniske smerter har ordet ‘kronisk’ betydningen “for evigt”, “for altid”, “et par skridt fra kørestolen” (8). Dette er grunden til, at vi helst undgår brugen af ordet “kronisk” i forhold til vores klienter. I stedet taler vi om længerevarende eller stædige smerter, fordi disse ord indeholder muligheden for, at smerterne kan behandles, gå i sig selv eller i det mindste ikke betyder, at smerterne varer for evigt.
Som noget helt nyt blev kroniske smerter uden skade eller sygdom i 2019 til en diagnose med implementering af ICD-11, som er World Health Organization (WHO) klassifikationssystem for sygdomme. Diagnosen hedder kroniske primære smerter, og smerterne anskues som en sygdom og ikke kun som et symptom, der mærkes i kroppen. Selvom Danmark anerkender diagnosen, bliver den først indført i 2023, da de nye diagnoser kræver en større omstilling af it-systemer (9).
Kroniske primære smerter (10) er defineret ved, at smerterne:
- Har varet mindst tre måneder.
- Indvirker på dagligdags aktiviteter eller personens sociale funktion – eller er ledsaget af angst, depression eller frustration.
- Ikke kan forklares ved en anden diagnose end kroniske smerter.
En sidste forskel på akutte og kroniske smerter, som du bør være opmærksom på, er, at smertestillende medicin typisk har en bedre og dokumenteret effekt på akutte smerter, hvilket ikke altid er tilfældet med kroniske smerter. Smertestillende medicin, især stærke smertestillende såsom opioider (morfin), er forbundet med større risici, dårligere effekt og kan endda forøge og forlænge dine smerter. Opioider kan altså være en del af årsagen til at du fastholdes i kroniske smerter.
Læs vores artikel: "Kroniske smerter og opioider - bliv narkoman på recept”
Specifikke og uspecifikke smerter hvad er forskellen?
Alle smerter, uanset årsag, er lige virkelige. De gør ondt, og især de kroniske smerter har fysiske, psykiske, sociale og økonomiske konsekvenser. For at du kan få relevant behandling skal årsagen til hvorfor du har ondt først findes. Derfor handler undersøgelsen af dig og dine smerter om at afdække hvilke mekanisme eller mekanismer der ligger bag dine smerter.
Denne undersøgelse kan være en kombination af din historie med smerterne, manuelle og funktionelle tests, blodprøver, røntgen eller scanninger for at finde ud af, hvilken af de to overordnede kategorier dine smerter tilhører.
Specifikke smerter er den form for smerter, som alle kender til og forstår. Det er smerter, hvor vi kan se, måle eller veje, hvorfor du har ondt, såsom en skade, infektion eller sygdom. Et andet navn for denne type smerter kunne være “smerter med kendt årsag”.
Uspecifikke smerter er den form for smerter, der som tidligere nævnt er meget dårligt forstået af både fagfolk og lægmænd. Uspecifikke smerter er smerter uden én specifik årsag. Det betyder, at det ikke er muligt at fortælle dig præcis, hvorfor du har ondt, uanset hvilke undersøgelser, tests eller scanninger du får foretaget. Der eksisterer ikke kun én årsag, som vi kan se, måle eller veje. Et andet navn for denne type smerter kunne være “smerter med ukendt årsag” eller “smerter med flere bidragsydere”.
Navnet uspecifikke smerter kan være misvisende, fordi alle former for smerter mærkes i kroppen og i mange tilfælde føles meget specifikke, uanset om smerterne har en kendt eller ukendt årsag. En udfordring i vores nuværende behandlingssystem er, at mange tilstande og diagnoser er forældede og bruges fejlagtigt til at forklare, hvorfor du har ondt.
Artikel: "Slidgigt og andre forældede smertediagnoser som ikke er årsagen til dine smerter!"
Her er et lille udpluk af tilstande og diagnoser, der lyder som specifikke forklaringer på hvorfor det gør ondt, men i virkeligheden dækker over uspecifikke smerter:
- Løberknæ
- Springerknæ
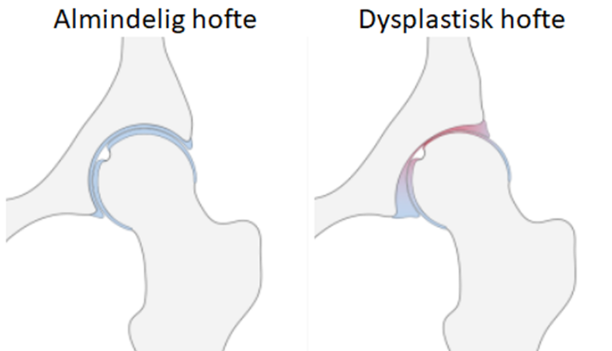
- Hoftedysplasi
- Diskusprotrusion
- Diskusdegeneration
- Whiplash (piskesmæld)
- Slidgigt
- Tendinopati
- Diskusudbulning
- Dårlig kropsholdning
- Forkerte bevægemønstre
- Impingement (indeklemning i skulder eller hofte)
Artikel: Hoftedysplasi: smerter, årsager, og behandling - alt hvad du behøver at vide
Disse diagnoser peger på specifikke forandringer eller tilstande i kroppen, som også findes hos personer uden smerter, og som du ikke nødvendigvis behøver at ændre for at komme af med dine smerter. De forskellige tilstande kan formentlig godt bidrage til, hvorfor du mærker smerter, men de kan ikke bruges alene til at forklare, hvorfor du har ondt. Det helt store problem er, at diagnoserne fejlagtigt giver det indtryk, at der er en specifik, kendt, simpel og målbar årsag til dine smerter. Dette kan medføre, at du risikerer at modtage behandling, der ikke er relevant for dine smerter, hvilket naturligvis resulterer i en begrænset behandlingseffekt og i værste fald øger risikoen for, at du udvikler kroniske smerter (11).
De tre smertetyper
Du har nu styr på smerter beskrevet ud fra et tidsperspektiv, og om de har en kendt eller ukendt årsag. Nu skal du lære om de forskellige smertetyper. Smerter deles op i tre smertetyper, der hver især beskriver den primære mekanisme, som ligger til grund for smerterne (12).
- Nociceptive smerter
- Neuropatiske smerter
- Nociplastiske smerter
Nociceptive smerter
Neuropatiske smerter

Nociplastiske smerter
Hvad kendetegner nociceptive smerter?
Nociceptive smerter, er de smerter, som alle har oplevet, og kender til, fordi det er denne type smerter du mærker, når du kommer til skade eller er tæt på at komme til skade. Denne type smerter kendetegnes ved et normalt fungerende nervesystem. Smerterne er oftest kortvarige, forholdsvist konstante, lokaliseret i et afgrænset område, har et mekanisk genkendeligt mønster og forværres ved belastning. De fleste tilstande som kan lede til denne type smerter, går ofte i sig selv også uden behandling, og varer normalt under 3 måneder. Smerterne beskytter dig ved, at få dig til at ændre adfærd såsom at aflaste området, tage på skadestuen eller tage en smertestillende pille. Når skaden er helet eller tilstanden forsvinder, holder det op med at gøre ondt, med mindre mekanismerne bag smerterne ændrer sig og overgår til neuropatiske eller nociplastiske smerter.
IASP definerer denne type smerter som:
“Pain that arises from actual or threatened damage to non-neural tissue and is due to the activation of nociceptors.”
Vi har lavet en letforståelig dansk oversættelse og brugt ord, der gør definitionen nemmere at forstå:
“Smerte, der opstår i forbindelse med skade eller risiko for skade af kroppen og ikke nervesystemet, og som skyldes aktiveringen af kroppens beskyttelsesnerver.”

Eksempler på nociceptive smerter:
- Skade, eks. falde og slå knæet til blods
- Autoimmune sygdomme
- Diskusprolaps med rodtryk
- Inflammation
- Solbrændt
Hvad kendetegner neuropatiske smerter?
Neuropatiske smerter kendes også som neurogene smerter eller nervesmerter, og skyldes skade (nervelæsion) eller sygdom (neuropati) i kroppens alarmsystem. Abnormal funktion i kroppens alarmsystem kan medføre ændret, forstyrret eller fejlsignaler til rygmarv og hjerne, der kan fortolkes som fare og på den måde resultere i smerter. Neuropatiske smerter udløser derfor en fejlalarm i kroppens alarmsystem og har ikke nogen beskyttende effekt fordi smerterne ikke er tegn på reel eller potentiel fare.
Symptomerne forbundet med neuropatiske smerter kendetegnes som stikkende, prikkende; elektriske stød; varme eller brændende fornemmelser; og smerte fremkaldt som følge af ikke-farlige stimuli såsom ved let berøring (13).
Neuropatiske smerter er af IASP defineret som:
“Pain caused by a lesion or disease of the somatosensory nervous system.”
Eller på dansk:
“Smerter forårsaget af en skade eller sygdom i det somatosensoriske nervesystem.”

Eksempler på neuropatiske smerter:
- Diabetes neuropati (nerveskade grundet sukkersyge)
- Nerveskade efter traume, operation eller amputation
- Trigeminusneuralgi
- Postherpetisk neuralgi
- Rygmarvsskade
En udfordring ved neuropatiske smerter er, at der ikke er nogen sikker måde at diagnosticere dem på, og at ikke alle med abnormal funktion af kroppens alarmsystem har neuropatiske smerter (14, 15).

Hvad kendetegner nociplastiske smerter?
Nociplastiske smerter er det nyeste skud på stammen over årsagsmekanismer for smerter. Ved denne type smerter er der ingen målbar årsag og dermed ingen skade eller sygdom i krop eller nervesystem, som kan forklare smerterne. Forklaringen på denne type smerter skal findes i, at mange forskellige faktorer har fået koppen til at flyde over, eller at kroppens alarmsystem er blevet følsomt og overbeskyttende. Når alarmsystemet er følsomt, mærker du smerter ved aktiviteter, funktioner eller bevægelser, som ikke er farlige. Der er ikke en faktor, der alene kan forklare disse smerter. Mange forskellige faktorer bidrager til smerterne, og udefra kan det være svært at gennemskue, hvad smerterne beskytter dig mod. Disse smerter har ikke et genkendeligt symptombillede, og symptomerne kan variere meget. Smerterne kan imitere nociceptive og nociplastiske smerter, hvorfor denne type smerter diagnosticeres gennem udelukkelsesmetoden - hvis ikke der kan findes en specifik målbar årsag, som har årsagssammenhæng med smerter, har du nociplastiske smerter. De fleste kroniske smerter er nociplastiske.
Nociplastiske smerter er defineret af IASP som (12):
“Pain that arises from altered nociception despite no clear evidence of actual or threatened tissue damage causing the activation of peripheral nociceptors or evidence for disease or lesion of the somatosensory system causing the pain.”
Vi har også oversat denne definition til en dansk version der forhåbentlig gør den mere spiselig og forståelig.
“Smerter, der opstår som følge af ændringer i kroppens alarmsystem, så kroppens alarmsystem genererer beskyttelsessignaler på trods af, at der ikke er nogen tegn på nogen former for skade eller sygdom i krop og nervesystem, som skulle forårsage smerterne.”
Eksempler på nociplastiske smerter*:

- Slidgigt
- Hofte impingement (Femoro Acetabular Impingement, FAI)
- Piskesmæld (Whiplash Associated Disorder, WAD)
- Kroniske smerter i X kropsdel
- Tendinopati
- Kroniske lændesmerter
- Skulder impingement
- Bækkenløsning
- Fibromyalgi
- Hovedpine
* En vigtig note er, at det er muligt at have en kombination af smertetyperne eksempelvis nociceptive og nociplastiske smerter.
Her er nogle af de mest almindelige indikationer for, at dine smerter kan være nociplastiske:
- Smerterne er opstået uden traume
- Smerter, der gradvist er blevet værre over tid
- Smerter, der har varet længere end 3 måneder
- Smerter, som startede med en skade, men vedbliver efter heling
- Smerter, der flytter eller spreder sig
- Mangler en konkret fysisk diagnose*
- Du betaler prisen senere (øgede smerter) efter aktivitet
- Smerterne kommer og går fra dag til dag
- Smerter udløses af bestemte omgivelser**
- Stærkt varierende smerteintensitet
- Ulogisk smertemønster (kan fx løbe, men ikke gå på trapper)
- Smerterne kommer kun til udtryk ved meget bestemte bevægelser
- Forværring af smerterne har ikke altid en tydelig årsag
- Smerterne udløses eller stiger med stress
- Symmetriske smerter i kroppen (fx begge fødder)
- Ufarlige dagligdagsaktiviter eller bevægelser er smertefulde
* Konkrete diagnoser udelukker ikke øget følsomhed som årsag eller bidragsyder til smerterne.
** Smerter som vender tilbage, når du opholder dig et sted, hvor du har været udsat for et traume, eksempelvis et lyskryds, hvor du kørte galt.
Selvom ovenstående tilstande og diagnoser almindeligvis bruges som specifikke årsager til smerter, har vi klassificeret dem som nociplastiske fordi der ikke er påvist kausalitet.
Smerter er et personproblem ikke et kropsproblem
Vi håber, at du nu forstår, hvorfor smerte og skade ikke er den samme ting, og hvorfor at det er muligt at mærke smerter på trods af, at du ikke er skadet eller syg. Smerter med ukendt årsag, der mærkes i kroppen, er lige så virkelige som smerter, der er opstået på grund af en skade – mekanismen bag smerterne er bare forskellig.
Vi håber også, at vi har formået at gøre det tydeligt, at det ikke er ligegyldigt, hvilken behandling du modtager for dine smerter. Behandling, som ikke er målrettet den mekanisme eller de faktorer, som ligger bag dine smerter, kan gøre mere skade end gavn.
Sidst, men ikke mindst, håber vi, at vi har gjort det tydeligt, at selvom smerter ikke altid er på grund af skade eller sygdom, så har de en meget virkelig og håndgribelig effekt på din fysiske og psykiske trivsel. Smerter er ikke psykiske eller fysiske, men både og. Smerter handler derfor ikke kun om den smertefulde kropsdel, uanset årsagen, men om personen med smerterne.
Derfor anbefaler vi, at du opsøger smertebehandling, som er personlig og omfavner dig, dine smerter, din krop, dit liv og dine bekymringer. Altså smertebehandling, der både tager sig af det fysiske og det psykiske, og ikke er et samlebåndsarbejde, hvor du risikerer blot at være én i rækken og knap kan få øjenkontakt med din behandler.
Hvis du har du kroniske smerter og er mere nysgerrig på information, kan du fortsætte din rejse her på siden og læse vores artikel: “Kroniske smerter forklaret”, hvor vi uddyber, hvordan smerter bliver kroniske, og hvorfor kroniske smerter skal behandles og ikke bare skal håndteres.
"Alle smerter, akutte som kroniske, mærkes af en tænkende, følende og meningsskabende person og har kropslige, personlige og sociale konsekvenser og dimensioner. Derfor er det altid personen og ikke kun den smertefulde kropsdel, der skal behandles."
- Simon Roost Kirkegaard
Hvad skal du tage med dig fra denne artikel?
1. Det er vigtigt, at finde årsagen til dine smerter, for at du kan få den relevante smertebehandling.
2. Det er flere forskellige typer af smerter, og smerter skyldes ikke altid skade eller sygdom.
3. Alle smerter er lige virkelige uanset smertetype, men skal behandles forskelligt.
Få gratis og uforpligtende afklarende samtale
- Darlow B, Dowell A, Baxter GD, Mathieson F, Perry M, Dean S. The Enduring Impact of What Clinicians Say to People With Low Back Pain. Ann Fam Med. november 2013;11(6):527–34.
- IASP Announces Revised Definition of Pain [Internet]. International Association for the Study of Pain (IASP). [henvist 16. november 2022]. Tilgængelig hos: https://www.iasp-pain.org/publications/iasp-news/iasp-announces-revised-definition-of-pain/
- Sterud T, Johannessen HA, Tynes T. Work-related psychosocial and mechanical risk factors for neck/shoulder pain: a 3-year follow-up study of the general working population in Norway. Int Arch Occup Environ Health. juli 2014;87(5):471–81.
- Aghilinejad M, Tavakolifard N, Mortazavi SA, Kabir Mokamelkhah E, Sotudehmanesh A, Mortazavi SA. The effect of physical and psychosocial occupational factors on the chronicity of low back pain in the workers of Iranian metal industry: a cohort study. Med J Islam Repub Iran. 2015;29:242.
- Clausen T, Andersen LL, Holtermann A, Jorgensen AFB, Aust B, Rugulies R. Do self-reported psychosocial working conditions predict low back pain after adjustment for both physical work load and depressive symptoms? A prospective study among female eldercare workers. Occup Environ Med. august 2013;70(8):538–44.
- Miller LE, Eldredge SA, Dalton ED. “Pain Is What the Patient Says It Is”: Nurse-Patient Communication, Information Seeking, and Pain Management. Am J Hosp Palliat Care. december 2017;34(10):966–76.
- Smerte, hvad er det? – Patienthåndbogen på sundhed.dk [Internet]. [henvist 16. november 2022]. Tilgængelig hos: https://www.sundhed.dk/borger/patienthaandbogen/undersoegelser/kirurgi/bedoevelse-og-smerter/smerte-hvad-er-det/
- Barker KL, Reid M, Lowe CJM. Divided by a lack of common language? – a qualitative study exploring the use of language by health professionals treating back pain. BMC Musculoskelet Disord. 5. oktober 2009;10:123.
- Status på overgang fra ICD-10 til ICD-11 i Danmark – august 2021 – Sundhedsdatastyrelsen [Internet]. [henvist 16. november 2022]. Tilgængelig hos: https://sundhedsdatastyrelsen.dk/da/rammer-og-retningslinjer/om-klassifikationer/sks-klassifikationer/icd_11/nyhedsbrev/status_overgang_icd_11_august2021
- Treede RD, Rief W, Barke A, Aziz Q, Bennett MI, Benoliel R, m.fl. A classification of chronic pain for ICD-11. Pain. juni 2015;156(6):1003–7.
- Stevans JM, Delitto A, Khoja SS, Patterson CG, Smith CN, Schneider MJ, m.fl. Risk Factors Associated With Transition From Acute to Chronic Low Back Pain in US Patients Seeking Primary Care. JAMA Netw Open. 16. februar 2021;4(2):e2037371.
- Terminology | International Association for the Study of Pain [Internet]. International Association for the Study of Pain (IASP). [henvist 16. november 2022]. Tilgængelig hos: https://www.iasp-pain.org/resources/terminology/
- Colloca L, Ludman T, Bouhassira D, Baron R, Dickenson AH, Yarnitsky D, m.fl. Neuropathic pain. Nat Rev Dis Primer. 16. februar 2017;3:17002.
- Abbott CA, Malik RA, van Ross ERE, Kulkarni J, Boulton AJM. Prevalence and characteristics of painful diabetic neuropathy in a large community-based diabetic population in the U.K. Diabetes Care. oktober 2011;34(10):2220–4.
- Nijs J, Lahousse A, Kapreli E, Bilika P, Saraçoğlu İ, Malfliet A, m.fl. Nociplastic Pain Criteria or Recognition of Central Sensitization? Pain Phenotyping in the Past, Present and Future. J Clin Med. 21. juli 2021;10(15):3203.